L'acidité gastrique et les reflux gastro-œsophagiens sont des maux digestifs d'une grande prévalence dans la population adulte. L'acidité gastrique se manifeste par une sensation de brûlure, résultant de la sécrétion d'acide chlorhydrique dans l'estomac. Les douleurs rétrosternales, médicalement désignées sous le nom de "brûlures rétrosternales" ou "pyrosis", sont une expérience partagée par une proportion significative d'adultes, allant de 20 à 40%, tandis que 2 à 5% en souffrent de manière chronique. Le reflux gastro-œsophagien, quant à lui, se caractérise par la remontée du contenu de l'estomac dans l'œsophage.
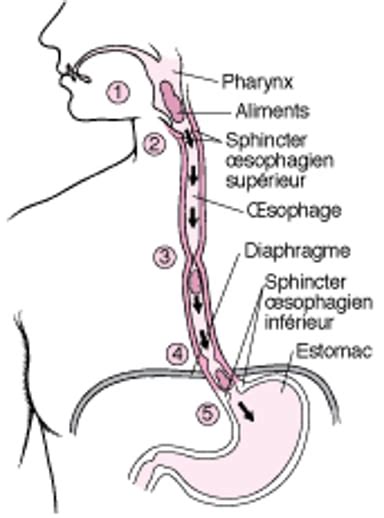
La médecine moderne emploie diverses méthodes pour diagnostiquer ces affections, incluant des analyses sanguines et urinaires, la surveillance du pH œsophagien, ainsi que des examens radiologiques et des endoscopies. Le traitement médicamenteux repose sur les antiacides, les antagonistes H2 qui diminuent la production d'acide gastrique, et les inhibiteurs de la pompe à protons (IPP) qui limitent la sécrétion d'ions H+.
Perspectives Ayurvédiques sur l'Acidité Gastrique
Dans la perspective ayurvédique, l'acidité gastrique est souvent associée au dosha Pitta, particulièrement chez les individus de cette constitution, en raison de leurs habitudes de vie et de leur métabolisme rapide qui favorise une sécrétion accrue d'acide chlorhydrique. Les individus de type Kapha, quant à eux, peuvent présenter une faiblesse des sphincters gastriques ou développer des hernies hiatales, prédisposant ainsi aux reflux gastriques. L'Ayurveda utilise des concepts tels qu'agni, le feu digestif, et ses sous-doshas pour décrire l'hyperacidité gastrique. Pachaka pitta est responsable de la production d'acide gastrique, tandis qu'amashaya kapha est lié à la sécrétion de mucus protecteur pour l'estomac.
Il est normal de ressentir des douleurs et des brûlements après un repas copieux, épicé ou consommé à la hâte. Pour retrouver un équilibre digestif durable, une modification significative du mode de vie et de l'alimentation est souvent nécessaire. Le stress, particulièrement chez les personnes de nature Pitta, peut affecter les organes digestifs majeurs tels que l'estomac, le foie, le pancréas et le duodénum. L'influence des tensions nerveuses sur l'acidité gastrique est souvent sous-estimée, tout comme celle d'états émotionnels sous-jacents, pernicieux et inconscients.
Pour favoriser l'équilibre digestif, il est recommandé d'adopter des habitudes alimentaires calmes, lentes et régulières, en évitant de sauter des repas ou de se lever la nuit. Une astuce ayurvédique suggère de consommer du cidre de pomme avec du miel. La poudre Avipattikar, un mélange d'épices ayurvédique, est utilisée pour réduire les ballonnements et l'acidité.
L'Orme Rouge et la Compote de Pommes : Un Duo Apaisant
L'orme rouge (Ulmus rubra), mélangé à de l'eau tiède et de la compote de pommes ou de poires non sucrée, constitue un remède traditionnel efficace. Consommé à jeun, ce mélange de fibres hydrosolubles permet de neutraliser rapidement l'acidité gastrique et du tractus digestif, calmant les inflammations et réparant les lésions de la muqueuse.

D'autres remèdes naturels incluent le jus frais d'amla (Phyllantus emblica) et le jus des feuilles fraîches de basilic sacré (Ocimum sanctum), additionné de sucre de canne et de miel. La réglisse (Glycyrrhiza glabra), sous forme de capsules, tisanes ou extraits liquides, est reconnue pour ses propriétés apaisantes sur l'acidité et les ulcères. Cependant, son usage doit être limité à deux semaines consécutives et nécessite des précautions en cas d'hypertension, de grossesse ou d'interactions médicamenteuses. Le bicarbonate de soude, dilué dans de l'eau, peut également apporter un soulagement temporaire.
La Complexité du Reflux Gastro-Œsophagien et de l'Œsophagite à Éosinophiles
Bien que les médicaments comme les inhibiteurs de la pompe à protons (IPP) soient couramment prescrits pour le reflux gastro-œsophagien (RGO), ils ne traitent pas toujours la cause sous-jacente et peuvent présenter des effets secondaires. Contrairement à une idée reçue, les reflux acides ne sont pas systématiquement dus à une augmentation de l'acidité gastrique ; une diminution de celle-ci (hypochlorhydrie) est souvent observée. Le problème réside davantage dans une dysfonction du sphincter gastro-œsophagien, souvent associée à une augmentation de la pression intra-abdominale. Cette pression peut être causée par des fermentations gastriques ou intestinales, favorisées par une mauvaise digestion des glucides et une pullulation bactérienne, comme le suggère le Dr Norm Robillard. Le Dr Chris Kress avance même qu'une baisse de l'acidité gastrique pourrait être la cause première, entraînant une mauvaise absorption des glucides et une prolifération bactérienne.
Une acidité gastrique adéquate est essentielle pour une digestion et une absorption optimales des glucides, ainsi que pour la stimulation des enzymes pancréatiques. En cas d'hypochlorhydrie, la digestion des glucides est compromise.
Chez certains patients souffrant de RGO, les reflux acides ne sont pas anormalement élevés, et leur muqueuse œsophagienne peut apparaître normale à l'endoscopie. La perméabilité de la muqueuse œsophagienne, potentiellement liée au microbiome, joue un rôle. Une prédominance de bactéries Gram négatif, observée chez les patients atteints de RGO, peut stimuler l'inflammation locale via les lipopolysaccharides bactériens (LPS).
Les FODMAP (Fermentable Oligosaccharides, Disaccharides, Monosaccharides and Polyols) sont des glucides qui, mal digérés, peuvent entraîner une fermentation bactérienne excessive et des symptômes du syndrome de l'intestin irritable (SII). Un régime pauvre en FODMAP peut être bénéfique, notamment pour les personnes souffrant de SII.
Le gluten peut également être un déclencheur de symptômes digestifs, y compris des brûlures d'estomac, chez les personnes atteintes de maladie cœliaque non diagnostiquée. Une étude a montré une amélioration significative des symptômes de RGO chez les patients cœliaques suivant un régime sans gluten.
Régime pauvre en FODMAP : listes d’aliments à éviter et d’aliments autorisés
Le test du bicarbonate de soude peut aider à évaluer l'acidité gastrique : une éructation rapide et puissante suggère une acidité suffisante. Des tests à la bétaïne HCL ou l'utilisation d'herbes amères peuvent également aider à stimuler la sécrétion gastrique. Le vinaigre de pomme, le jus de citron ou le jus de choucroute crue sont des remèdes traditionnels qui peuvent soulager les symptômes, mais ne corrigent pas les problèmes d'absorption.
Le renforcement du microbiote intestinal par des probiotiques, présents dans les aliments fermentés comme le kimchi, la choucroute crue ou le kombucha, est une stratégie importante pour restaurer l'équilibre digestif. La mélatonine est également étudiée pour son potentiel thérapeutique dans le RGO.
L'Œsophagite à Éosinophiles (EoE) : Options Thérapeutiques
L'œsophagite à éosinophiles (EoE) est une affection inflammatoire chronique de l'œsophage caractérisée par une infiltration d'éosinophiles. Les traitements visent à réduire cette inflammation pour prévenir la fibrose et les sténoses œsophagiennes.
Les inhibiteurs de la pompe à protons (IPP) sont souvent le premier traitement prescrit pour l'EoE. Bien qu'initialement utilisés pour le RGO, ils ont démontré une capacité à réduire l'inflammation éosinophilique chez une partie des patients. Ils agissent en bloquant ou en interagissant avec les protéines qui attirent les éosinophiles. Les IPP sont généralement bien tolérés, bien que des recherches à long terme suggèrent un impact potentiel sur la densité osseuse.
Les corticostéroïdes topiques avalés, tels que la fluticasone et le budésonide, agissent directement sur la muqueuse œsophagienne pour réduire l'inflammation. Ils sont administrés sous forme d'aérosol-doseur, de bouillie liquide ou de comprimés dissolubles (Jorveza®). Ces traitements sont généralement bien tolérés localement, le principal effet secondaire étant la candidose buccale.
La thérapie biologique, comme le dupilumab, représente une approche plus récente. Ce médicament, administré par injection, cible des voies inflammatoires spécifiques impliquées dans l'EoE. Il est coûteux mais peut être très efficace pour contrôler l'inflammation.
Il est crucial de noter que ces traitements, bien qu'efficaces, nécessitent une utilisation régulière et prolongée, car l'inflammation a tendance à réapparaître à l'arrêt du traitement. Un suivi régulier par endoscopie et biopsies est nécessaire pour évaluer l'efficacité du traitement et ajuster la posologie.
La Gestion des Déclencheurs Alimentaires et du Syndrome de l'Intestin Irritable (SII)
Pour les personnes souffrant du syndrome de l'intestin irritable (SII), identifier et gérer les déclencheurs alimentaires est essentiel.
- FODMAPs : Ces glucides fermentescibles peuvent provoquer des ballonnements, des gaz et des diarrhées. Un régime pauvre en FODMAP, suivi sous supervision diététique, peut apporter un soulagement significatif.
- Déshydratation : Une hydratation adéquate est primordiale pour le bon fonctionnement intestinal. Il est recommandé de boire au moins 8 verres d'eau par jour.
- Caféine : Présente dans le café, le thé, les sodas et le chocolat, la caféine peut exacerber les symptômes du SII chez certaines personnes. La réduction de la consommation peut être bénéfique.
- Alcool : L'alcool peut irriter la muqueuse intestinale, modifier le microbiote et augmenter la motilité intestinale. Il est conseillé de le consommer avec modération, de préférence pendant les repas, et d'alterner avec de l'eau.
- Boissons gazeuses : La teneur en dioxyde de carbone peut entraîner ballonnements, distension et gaz.
- Aliments épicés : La capsaïcine, présente dans les piments, peut irriter l'intestin et augmenter la motilité. L'utilisation d'épices douces et de condiments peut être une alternative.
- Aliments gras : Les aliments riches en matières grasses peuvent ralentir le transit intestinal et aggraver les symptômes. Privilégier les protéines maigres et les méthodes de cuisson saines est recommandé.
- Sucres ajoutés : Les sucres ajoutés peuvent contribuer à l'inflammation et à la perméabilité intestinale. Limiter leur consommation et opter pour des alternatives naturelles est conseillé.
La mise en place d'un régime alimentaire équilibré, la gestion du stress et l'adoption d'un mode de vie sain sont des piliers fondamentaux pour le bien-être digestif. La compréhension des interactions complexes entre l'alimentation, le microbiote, le système nerveux et la réponse inflammatoire permet d'aborder les troubles digestifs de manière plus globale et personnalisée.