Le terme « diaphragme », d'origine grecque, évoque une cloison, une membrane séparatrice. Pourtant, sa signification anatomique et fonctionnelle est loin d'être monolithique. Qu'il s'agisse de la voûte musculaire essentielle à notre respiration, du plancher pelvien soutenant nos organes viscéraux, ou même de dispositifs médicaux et contraceptifs, le diaphragme se décline en plusieurs entités aux rôles distincts, mais souvent interconnectés par des principes architecturaux et fonctionnels communs. L'expression « diaphragme uro », bien que moins courante dans la nomenclature anatomique stricte, suggère une focalisation sur les structures diaphragmatiques impliquées dans les fonctions urologiques et pelviennes, tout en reconnaissant que le diaphragme thoracique, par ses interactions physiologiques, joue un rôle indirect mais fondamental. Cet article explore la richesse et la complexité de ces différentes manifestations du diaphragme, en démêlant leurs spécificités anatomiques, leurs fonctions vitales et leurs implications cliniques.
Le Diaphragme Thoracique : Le Souverain de la Respiration
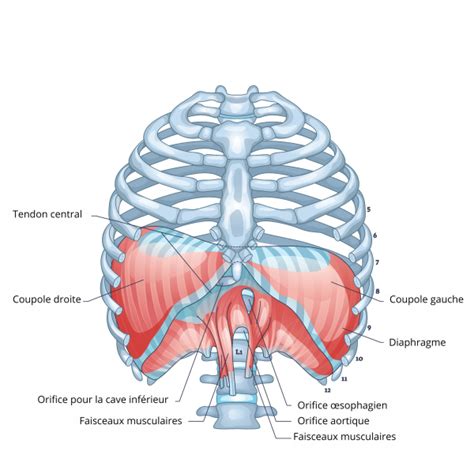
Au cœur de notre physiologie se trouve le diaphragme thoracique, une structure musculo-tendineuse unique en forme de dôme qui sépare la cavité thoracique de la cavité abdominale. Cette voûte allongée transversalement, fortement concave vers le bas, repose sur les viscères abdominaux et s'implante par sa base sur le pourtour interne de l'orifice inférieur du thorax. Il constitue le muscle inspirateur principal, un rôle qui le place au centre de notre survie.
Anatomiquement, le diaphragme est un feuillet complexe. Il est constitué de trois parties musculaires principales : la partie sternale, la partie costale et la partie lombaire. Bien que chacune possède sa propre origine, toutes convergent vers un point d'insertion commun : le tendon central du diaphragme. Ce tendon, une lame tendineuse résistante, est remarquable par son aspect trifolié, constitué par l'entrecroisement des tendons intermédiaires des faisceaux musculaires. La foliole antérieure est la plus grande, la foliole gauche la plus petite, et à l'union des folioles antérieure et droite se trouve l'orifice de la veine cave inférieure.
La contraction du diaphragme, lors de l'inspiration, entraîne son aplatissement. Ce mouvement mécanique augmente le volume de la cavité thoracique, créant une pression négative qui aspire l'air dans les poumons. Lorsque le diaphragme se relâche, le volume thoracique diminue, la pression intrapulmonaire augmente, facilitant l'expiration. Au-delà de son rôle respiratoire primaire, le diaphragme participe à des actions physiologiques nécessitant une augmentation de la pression intra-abdominale, telles que l'expulsion des vomissures, la défécation, la miction et la parturition (accouchement). Dans ces cas, le diaphragme travaille en synergie avec les muscles abdominaux antérolatéraux.
L'innervation motrice du diaphragme provient des nerfs phréniques, issus des racines nerveuses C3, C4 et C5. Ces nerfs pénètrent le diaphragme par sa face abdominale pour assurer son contrôle. L'irrigation sanguine est également assurée par diverses artères, dont les artères phréniques inférieures, qui sont étroitement liées au diaphragme et constituent la principale source d'apport vasculaire. Les artères phréniques supérieures contribuent également à son vascularisation.
Les anomalies impliquant le diaphragme thoracique peuvent avoir des conséquences cliniques sérieuses. Le hoquet, une contraction involontaire et intermittente du muscle, est un trouble courant. Plus grave, une hernie peut survenir à travers le diaphragme. La hernie hiatale, où l'estomac glisse dans le médiastin postérieur via le hiatus œsophagien, est une affection fréquente. Des hernies diaphragmatiques congénitales peuvent résulter d'anomalies lors du développement fœtal, tandis que les hernies acquises surviennent généralement suite à un traumatisme contondant.
Sur un cliché radiographique thoracique de face, la visibilité de la face supérieure de la coupole diaphragmatique sur toute sa longueur peut traduire un pneumomédiastin ou un pneumopéritoine. Chez le sujet normal, l'image de la coupole est effacée au contact du cœur (signe de la silhouette). En cas de pneumomédiastin, l'air peut s'interposer entre la coupole et le cœur, entraînant cette visibilité étendue. La recherche radiologique d'un reflux gastro-œsophagien peut également impliquer des clichés dynamiques après ingestion de baryte, cherchant une hernie hiatale et sa réductibilité, parfois associée à une composante mixte par glissement et roulement.
Le Diaphragme Pelvien : Fondement du Soutien Viscéral et des Fonctions Uro-génitales
Le terme « diaphragme » prend une tout autre dimension lorsqu'il est appliqué à la région pelvienne. Le diaphragme pelvien, ou plancher pelvien, est un ensemble complexe de muscles, d'aponévres et de ligaments qui ferment en bas l'excavation pelvienne. Il s'agit d'une large feuille de muscle qui ferme le fond du bassin osseux, composé de l'os pubien, des os ischiatiques et de l'os iliaque. Ce diaphragme est essentiel au soutien des viscères abdominaux, notamment le rectum, et joue un rôle crucial dans la continence urinaire et anale.
Ce plan musculaire profond comprend notamment les muscles releveurs de l'anus et les muscles coccygiens. Collectivement, le muscle releveur de l'anus et le tissu conjonctif qui s'y attache forment le diaphragme pelvien, étiré comme un hamac entre le pubis en avant et le coccyx en arrière, et joint le long des parois latérales du bassin à un épaississement de la bande dans le fascia obturateur, l'Arcus tendineus levator ani. Le muscle releveur de l'anus fonctionne comme une unité, mais est décrit en deux grandes parties : la partie diaphragmatique (muscles ilio-coccygien et coccygien) et la partie pubo-viscérale (muscles pubo-coccygien et pubo-rectal). Le muscle pubo-rectal, en particulier, forme un harnais derrière le rectum et contribue de manière significative à la continence anale. L'espace entre les "crura" pubo-viscéraux, par lequel le rectum, le vagin et l'urètre passent, est appelé le hiatus génital.
Le diaphragme pelvien maintient une tonicité de référence constante et peut être contracté volontairement. Son innervation est assurée principalement par les racines nerveuses sacrées S2, S3 et S4, avec une innervation supplémentaire possible pour les composants pubo-viscéraux via des branches du nerf honteux.
Trois ouvertures dans ce diaphragme accueillent l'urètre, le vagin (chez les femmes) et le rectum. Le fascia endopelvien, une structure conjonctive qui couvre la face interne des muscles pelviens, joue un rôle de confluent suspensif pour les organes pelviens féminins. Il est composé de fascias pariétal et viscéral, ce dernier formant un réseau où les vaisseaux sanguins, lymphatiques et les nerfs voyagent pour atteindre les organes pelviens. Chirurgicalement, ce fascia viscéral est souvent décrit comme des "ligaments", tels que les ligaments cardinaux ou utéro-sacrés.
Le plancher pelvien est composé de structures musculaires et aponévrotiques organisées en couches superficielles et profondes. La couche superficielle et les muscles de la fonction du canal anal comprennent le sphincter anal externe (SAE), l'organe du périnée, et potentiellement les muscles transverse superficiel et profond du périnée. Les muscles profonds comprennent le pubo-coccygien, l'ilio-coccygien, le coccygien et le pubo-rectal. Le sphincter anal interne (SAI) et externe (SAE) du canal anal sont constitués des extensions des muscles lisses circulaires et longitudinaux du rectum.
L'échec du diaphragme pelvien et de son tissu conjonctif peut entraîner une incontinence urinaire ou fécale, ainsi qu'un prolapsus des organes pelviens. L'accouchement est considéré comme un facteur de risque majeur pour le dysfonctionnement du plancher pelvien. L'étude de cette région est complexe en raison de son accessibilité limitée et de la difficulté à distinguer la force musculaire de son état normal lors des dissections.
La connexion entre la géométrie des organes pelviens et leurs attaches au fascia endopelvien, ainsi que la pertinence des muscles du plancher pelvien pour la fonction de fermeture de l'ouverture anale et vaginale, sont des domaines de recherche active. Des études récentes suggèrent que l'incontinence fécale chez les femmes est souvent liée à la dénervation des muscles du diaphragme pelvien, ainsi qu'à des perturbations et à la dénervation du sphincter anal externe.
Le diaphragme pelvien n'est pas une entité isolée ; il travaille en binôme avec le diaphragme thoracique et s'inscrit dans une conception plus large des "diaphragmes" du corps humain. Ces autres diaphragmes incluent le diaphragme plantaire dans la plante des pieds, le diaphragme cervico-thoracique dans la nuque, et le diaphragme palatin ou crânien dans la tête. Ces cinq diaphragmes fragmentent le corps en sept niveaux. L'horizontalité du diaphragme pelvien est considérée comme prioritaire, car il constitue la base sur laquelle repose la colonne vertébrale, conditionnant par conséquent l'horizontalité des autres diaphragmes. Le corps ajuste constamment sa posture pour maintenir l'horizontalité du regard, impliquant des compensations entre ces différents diaphragmes.
Le Diaphragme Urogénital : Une Membrane Clé pour le Soutien
Le diaphragme urogénital, également appelé membrane du périnée, est une feuille triangulaire de tissu fibromusculaire dense qui s'étend sur la partie antérieure de la sortie du bassin. Il est composé de muscles et de fascias qui soutiennent la partie inférieure de l'urètre et, chez la femme, le vagin. Contrairement à une croyance antérieure, il ne s'agit pas d'une simple couche musculaire entre deux fascias, mais d'une structure plus intégrée. Le vagin et l'urètre passent à travers cette membrane et sont soutenus par elle. Céphaliquement à la membrane du périnée se trouve le muscle sphincter strié urogénital, qui comprime l'urètre distal. Le vagin inférieur est principalement soutenu par ses connexions à la membrane du périnée en avant et par le corps périnéal postérieurement. Les fosses ischio-rectales, situées postérieurement, constituent un prolongement de cet espace périnéal.
Aspects Embryologiques et Développement du Plancher Pelvien
La compréhension des anomalies congénitales du système urogénital et pelvien nécessite une connaissance de leur embryologie. Environ 15 jours après la fécondation, les cellules mésodermiques migrent pour former la couche germe mésodermique. La plaque cloacale, composée de couches ectodermiques et endodermiques étroitement adhérentes, est une structure clé. Vers le 16ème jour, l'allantoïde se forme. Au cours de la flexion ventrale de l'embryon, l'allantoïde et la membrane cloacale sont déplacées sur la face ventrale. Le cloaque subit une dilatation pour former le cloaque primitif, recevant l'allantoïde ventralement et les gaines mésonéphriques latéralement.
Vers le 28ème jour, des élévations mésodermiques ventrales forment des plis de l'urètre et un tubercule génital. Un coup de tissu mésodermique migre de la base de l'allantoïde vers la membrane cloacale, formant le septum urorectal. Cette structure divise le cloaque en un sinus urogénital ventral et un rectum dorsal. L'ouverture urogénitale est formée par l'invagination indépendante de la membrane urogénitale. Le point où le septum urorectal croise la membrane cloacale deviendra le corps du périnée.
Le bourgeon urétérique apparaît comme un diverticule de la partie postéro-médiale du conduit mésonéphrique, donnant naissance au bassinet rénal, aux calices et aux conduits collecteurs. La formation de la vessie, du trigone et de l'urètre est un processus complexe impliquant la division du sinus urogénital. La partie crâniale du canal vésico-urétral forme la vessie définitive, d'origine endodermique. Le canal vésico-urétral communique avec l'allantoïde, qui s'oblitére pour former leрахуus, puis le ligament ombilical médian chez l'adulte. Le trigone vésical se forme par l'absorption du segment distal du conduit mésonéphrique dans le sinus urogénital. La partie caudale du canal vésico-urétral forme l'urètre.
Le développement séparé de la vessie et du trigone peut expliquer pourquoi le muscle du trigone est contigu avec le muscle de l'urètre, mais pas avec le muscle détrusor de la vessie, et pourquoi leurs réponses pharmacologiques diffèrent. Le tiers distal du côlon transverse, le côlon descendant, le côlon sigmoïde, le rectum et la partie supérieure du canal anal proviennent de l'intestin postérieur. Le septum urorectal divise le cloaque en sinus urogénital primitif et canal ano-rectal. Le périnée primitif se forme lorsque le septum urorectal atteint la membrane cloacale, divisant celle-ci en membrane anale postérieure et membrane urogénitale antérieure. La membrane anale est ensuite entourée de mésenchyme et forme la fosse anale. La partie supérieure du canal anal est d'origine endodermique, tandis que le tiers inférieur est ectodermique. Le sphincter anal externe apparaît vers la 8ème semaine de développement embryonnaire.
Autres Significations du Diaphragme
Au-delà des sphères respiratoire et pelvienne, le terme "diaphragme" trouve d'autres applications, notamment dans le domaine médical et technique.
Dans le contexte de la radiologie, un diaphragme est un dispositif solidaire du tube à rayons X destiné à délimiter le faisceau de rayons X, contribuant ainsi à diminuer le rayonnement diffusé. À l'origine, il s'agissait d'une simple ouverture calibrée dans une plaque de plomb. Actuellement, les diaphragmes les plus utilisés en radiodiagnostic sont constitués de volets de plomb mobiles dans une boîte métallique. Ils permettent de régler manuellement ou par télécommande une ouverture rectangulaire, matérialisée par une plage lumineuse visualisant la zone à radiographier (diaphragme lumineux).
Il existe également un diaphragme pharyngé, une structure ostéo-musculo-aponévrotique tendue transversalement dans un plan incliné entre le bord antérieur du muscle sterno-cléido-mastoïdien et l'angle latéral du pharynx. Il divise l'espace latéropharyngé en un espace rétro-stylien et un espace pré-stylien.
Enfin, le terme "diaphragme" est utilisé pour désigner un dispositif contraceptif féminin réutilisable. Il s'agit d'une membrane en caoutchouc entourée d'un anneau flexible, conçue pour recouvrir le col de l'utérus. Il est placé avant le rapport sexuel et doit rester en place plusieurs heures après. Bien qu'il ne présente pas d'effets secondaires majeurs, son efficacité est mesurée par l'indice de Pearl, qui indique un taux de grossesses de 2 à 4 pour 100 femmes par année d'utilisation.

Le diaphragme, dans ses multiples acceptions, illustre la richesse du vocabulaire anatomique et médical. Qu'il s'agisse de soutenir la vie par la respiration, de maintenir l'intégrité pelvienne et les fonctions uro-génitales, de focaliser un faisceau de rayons X ou d'agir comme une barrière contraceptive, cette structure fondamentale, ou concept architectural, demeure essentielle à notre compréhension du corps humain et de ses interactions.
Rôles des muscles et des fascias du plancher/diaphragme pelvien et du périnée lors d'une surpression
tags: #2 #feuillets #du #diaphragme #uro